Біль. Біль у хребті. Невралгічний больовий синдром.
Біль у хребті — одна з найпоширеніших причин звернення до лікаря в усьому світі. З неврологічних больових синдромів найбільш актуальним є біль у нижній ділянці спини (БНДС). За даними експертів Всесвітньої організації охорони здоров’я (ВООЗ), у розвинених країнах БНДС має масштаби пандемії та є серйозною медичною і соціально-економічною проблемою.
Своєчасна діагностика є критично важливою для успішного лікування. Найбільш інформативними методами є МРТ у Києві для візуалізації змін у хребті, ЕНМГ для оцінки функціонування нервових волокон, КТ для аналізу кісткових структур. Обов’язковим етапом є також консультація нейрохірурга у Києві, яка дозволяє встановити точний клінічний діагноз і розробити ефективний план лікування.
У клініці Doc Life на Осокорках ми пропонуємо комплексний підхід: сучасну діагностику та професійний медичний супровід для пацієнтів із болем у спині.
Біль. Невралгічний больовий синдром. Біль у нижній ділянці спини
Біль має декілька складових: ноцицепція, власне біль, хвороба і больова поведінка. Ноцицепція — це процес розпізнавання організмом ураження тканини, викликаного механічним, термічним або хімічним подразником. Больовий синдром характеризується збільшенням кількості натрієвих каналів і потоку натрію на больових рецепторах натрієвих волокон.
До медіаторів болю належать: ацетилхолін, серотонін, катехоламіни, простагландини, нейропептиди, які вивільняються при ураженні тканин, мембран клітини. Інформація про ураження передається від місця виникнення в центральну нервову систему (ЦНС) по мієлінізованих нервових волокнах типу А-дельта і безмієлінових типу С (Вейн A.M. (ред.), 2001; Кукушкин М.Л., Хитров Н.К., 2004). У класичній формі нейрональний ланцюжок аферентної системи ноцицепції складається з трьох ключових пунктів:
- периферичного, який міститься в міжхребцевому вузлі;
- трійчастого нерва;
- спиноталамічного шляху з таламокортикальним шляхом.
Далі інформація обробляється, передається і розпізнається за допомогою спеціальної відцентрової системи. Частково ноцицепція включає еферентну систему (низхідну), яка моделює (гальмує) передачу подразнення (антиноцицепція). Існують інші полісинаптичні системи тонких волокон, які ідуть до ретикулярної формації, стовбура головного мозку та лімбічної системи.

Класифікація больового синдрому. Біль в хребті
Виділяють гострий і хронічний біль. Гострий — сигнал про неблагополуччя, хронічний (впродовж >3 міс) втрачає позитивну функцію і стає самостійним захворюванням. Розрізняють первинний та вторинний біль, вісцеральний біль (при ураженні внутрішніх органів), біль — вагусний ефект, фантомний біль (після ампутації), каузалгію (сильний пекучий біль при ураженні крупного нерва), віддалений біль, таламічний біль, а також вегетативний і поєднаний біль.
Залежно від патогенезу больові синдроми поділяють на:
- соматогенні (міофасціальні, м’язовий спазм, артралгії);
- нейрогенний біль, який пов’язаний з ураженням структур периферичної або ЦНС (діабетична нейропатія, післягерпетична нейропатія, післяінсультний біль);
- змішану групу синдромів (радикулопатія, тунельні синдроми);
- психогенні больові синдроми, викликані психічними факторами.
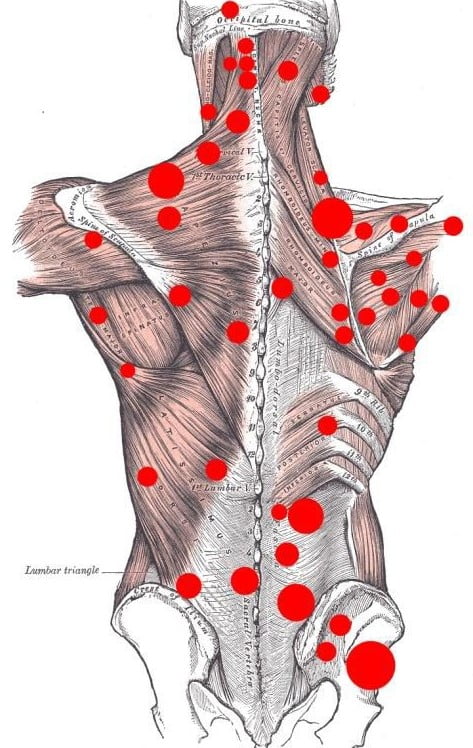
Виділяють міофасціальні як прояв первинної дисфункції міофасціальних тканин, компресійні (радикулопатія) та вертеброгенні больові синдроми. При остеохондрозі хребта виділяють регіонарні вертеброгенні синдроми (цервікалгія, торакалгія, люмбалгія), екстравертебральні прояви (брахіалгія, глюталгія, синдром тазового дна). Фіброміалгія — хронічний, поширений больовий синдром, що симетрично залучає різні зони у верхній або нижній половині тіла.
Усі фактори ризику виникнення больового синдрому поділяють на некориговані і кориговані. До некоригованих відносять спадковість, вік, стать. До коригованих — виробничі статико-динамічні перевантаження, відсутність регулярних фізичних вправ, порушення постави, сколіоз, кіфо¬сколіоз, часті застудні захворювання, зайву масу тіла, зловживання алкоголем, гормональний статус у жінок.
Біль у хребті має вертеброгенний генез і поділяється на ноцицептивний, нейропатичний і психогенний. Біль у хребцево-руховому апараті може бути зумовлений патологією зв’язок, м’язів, надкісниці, відростків, фіброзного кільця, синовіальної оболонки фасеткових суглобів, унковертебральних з’єднань.
Остеопороз хребта характеризується прогресуючим зменшенням кісткової маси і порушенням мікроархітектоніки кісткової тканини, що призводить до підвищеної ламкості кісток.
Остеохондроз – це дегенеративно-дистрофічні зміни міжхребцевого диску, що характерезуються його випячуванням, так звані протрузії (пролапси) дисків . В подальшому це може привести до розриву міжхребцевого диска з виходом його вмісту до міжхребцевих отрворів, де знаходяться нервові корінці. Компресія корінців супроводжується болем, занімінням і парестезіями, слабкістю в м’язах кінцівок.
Класифікація болю. Причини та діагностика
Біль у нижній ділянці спини (БНДС) поділяють на:
- гострий — <6 тиж;
- підгострий — <6 міс;
- хронічний — >6 міс.
Біль у спині та кінцівках може бути зумовлений:
- змінами у хребті (тілі хребців, міжхребцевих дисках, суглобах, зв’язковому апараті);
- ураженням і/чи захворюваннями м’язів (міофасціальні больові синдроми, фіброміалгії, поліміозити);
- ураженням нервової системи (спинного мозку, корінців, периферичних нервів, Грижа міжхребцевого диска, Грижа Шморля);
- патологією внутрішніх органів і черевної порожнини, малого таза.
Комплексна діагностика в клініці Doc Life
У клініці Doc Life на Осокорках доступна повна діагностика захворювань хребта та нервової системи. Для детальної оцінки міжхребцевих дисків, спинного мозку та виявлення протрузій або гриж застосовується МРТ шийного відділу, МРТ грудного відділу та МРТ поперекового відділу. У випадках травматичних ушкоджень проводиться високоточна КТ хребта.
При підозрі на неврологічну природу болю рекомендоване проведення ЕНМГ, а саме ЕНМГ верхніх кінцівок або ЕНМГ нижніх кінцівок. Для оцінки супутньої судинної патології може бути призначене УЗД судин голови та шиї.
Всі пацієнти мають можливість отримати кваліфіковану консультацію нейрохірурга для розробки індивідуального плану лікування.
Біль у хребті: нейрохірургічний підхід до діагностики та лікування
Однією з найпоширеніших причин болю в хребті є міофасціальний больовий синдром, а також патологія суглобово-зв’язкового апарату хребта.
Для точної діагностики структурних уражень необхідно проводити комплексне обстеження, яке включає:
- загальний аналіз крові та сечі;
- рентгенографію хребта у прямій і боковій проекціях;
- магнітно-резонансну томографію (МРТ);
- сцинтиграфію кісткової тканини у випадках підозри на метастатичне ураження.
У разі підозри на злоякісне новоутворення передміхурової залози обов’язковим є визначення рівня простатичного специфічного антигену (ПСА).
Пацієнтам із анамнезом травматичних ушкоджень рекомендується проведення комп’ютерної томографії (КТ) для виключення компресійних переломів тіл хребців.
Усім пацієнтам із гострим больовим синдромом або болем у спині тривалістю понад один місяць показане обов’язкове виконання рентгенографії та магнітно-резонансної томографії відповідного відділу хребта. За даними досліджень МРТ поперекового відділу хребта, симетричні протрузії міжхребцевих дисків виявляються у 35% пацієнтів віком 25–39 років і у 100% осіб старше 60 років.
При наявності болю у грудному відділі хребта або в грудній клітці на етапі первинного обстеження обов’язковими є:
- електрокардіографія (ЕКГ) для виключення ішемічної хвороби серця,
- рентгенографія органів грудної клітки для виключення інфекційного або пухлинного процесу.
Консервативне лікування болю в нижній ділянці спини (БНДС)
Основним завданням початкового лікування є зменшення інтенсивності больового синдрому та корекція вегетативних розладів. Базові терапевтичні заходи включають:
- модифікацію рухового режиму з поступовим розширенням фізичної активності,
- застосування рефлекторно-відволікальних методик (гірчичники, банки, лікувальні мазі),
- елементи мануальної терапії,
- фізіотерапію та голкорефлексотерапію.
З медикаментозних засобів рекомендовано призначення нестероїдних протизапальних препаратів у мінімальних ефективних дозах. Перевагу слід надавати парацетамолу як інгібітору циклооксигенази-3, а також застосовувати селективні інгібітори ЦОГ-2 (целекоксиб, мелоксикам, німесулід), ацетилсаліцилову кислоту, ібупрофен, диклофенак, піроксикам.
Лікування хронічного болю в нижній ділянці спини
За даними доказової медицини, оптимальними стратегіями лікування хронічного БНДС є мультидисциплінарні терапевтичні програми, зокрема участь у спеціалізованих крижових школах, що комбінують поведінкову та фізичну терапію.
Комплексне лікування включає:
- призначення антидепресантів і/або седативних засобів незалежно від наявності клінічної депресії,
- застосування антиконвульсантів (карбамазепін, габапентин),
- методи акупунктури та біологічного зворотного зв’язку,
- локальні ін’єкційні блокади у ділянку дуговідросткових суглобів і тригерних зон,
- тракційну терапію.
У випадках неефективності консервативного лікування та при наявності структурних змін, що піддаються хірургічній корекції, розглядається можливість оперативного втручання.