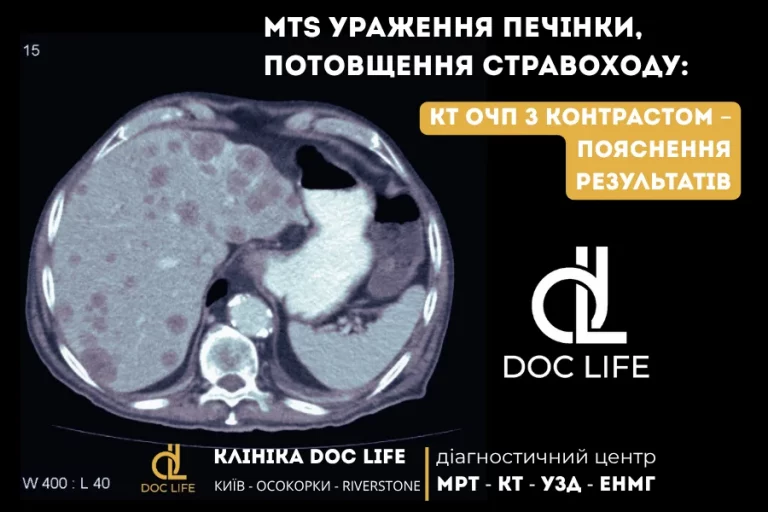
Кандидозний езофагіт діагностували при езофагогастродуоденоскопії — клінічний випадок з практики Doc Life
Кандидозний езофагіт — запальне ураження слизової оболонки стравоходу, яке викликають дріжджоподібні грибки роду Candida. У нормі ці мікроорганізми є частиною мікрофлори, але при зниженні імунного захисту або порушенні балансу мікробіому вони здатні викликати активний запальний процес. Це захворювання може тривалий час залишатися непоміченим, адже симптоми не завжди чітко вказують на патологію стравоходу.
У цьому клінічному випадку ми розповідаємо про пацієнтку, якій кандидозний езофагіт був діагностований під час езофагогастродуоденоскопії (ФГДС) (ще називають гастроскопія) у клініці Doc Life, що знаходиться в Києві. Процедуру виконував досвідчений ендоскопіст к.м.н. Олександр Миколайович Задорожній.
Скарги пацієнтки та симптоми захворювання
Жінка звернулася зі скаргами на дискомфорт при ковтанні, печіння за грудиною, гіркий присмак у роті та загальну слабкість. Ці симптоми пацієнти часто пов’язують із гастритом, проблемами зі шлунком або навіть серцевими захворюваннями. Однак при ретельному зборі анамнезу та наявності факторів ризику (антибіотикотерапія, стрес, зниження імунітету), досвідчений гастроентеролог може запідозрити кандидозне ураження стравоходу.
Що показало ендоскопічне обстеження
Під час езофагогастродуоденоскопії під седацією ( ще називають таку послугу – ФГДС під наркозом), яку виконують у Doc Life (при необхідності), було виявлено типову ендоскопічну картину кандидозного езофагіту:
- Слизова оболонка стравоходу вкрита білуватими нальотами, що нагадують “манну крупу” — це один з патогномонічних симптомів.
- Ерозії та ознаки гіперемії (почервоніння), що вказують на активний запальний процес.
- Z-лінія на рівні 39 см — місце переходу стравоходу в шлунок без ознак патологічного зміщення.
- Дозволяє виявити симптоми захворювань шлунково-кишкового тракту.
Результати дослідження свідчили про кандидозний езофагіт ІІ ступеня, що потребує термінового лікування.

Причини розвитку кандидозного езофагіту: як організм втрачає захист
Кандидозний езофагіт — це опортуністична інфекція, тобто така, яка виникає у разі ослаблення імунного захисту або порушення мікрофлори. Грибок Candida albicans постійно присутній у слизових оболонках здорової людини, але за нормальних умов не викликає хвороби. Лише за певних обставин він починає активно розмножуватися, проникаючи в глибокі шари епітелію стравоходу та спричиняючи запалення.
До основних факторів ризику розвитку кандидозного езофагіту належать:
1. Тривалий прийом антибіотиків без пробіотичної підтримки
Антибіотики широкого спектра дії, особливо при лікуванні бактеріальних інфекцій, знищують не лише патогенні мікроорганізми, а й корисну мікрофлору кишечника та слизових оболонок. Це створює “вакантні місця” для розмноження грибів роду Candida. Особливо небезпечним є прийом антибіотиків більше 7–10 днів без одночасного прийому пробіотиків, таких як Ентерол, Лінекс, Біфіформ тощо.

2. Цукровий діабет та інші ендокринні захворювання
Підвищений рівень глюкози в крові створює ідеальне середовище для розмноження дріжджових грибків. Також при діабеті другого типу знижується активність імунної системи та сповільнюється регенерація слизових оболонок, що підвищує ризик розвитку інфекцій. Це ж стосується гіпотиреозу та наднирникової недостатності, які теж ослаблюють загальний захист організму.
3. Імуносупресія
Стан пригнічення імунітету може виникати:
- після хіміо- або променевої терапії у пацієнтів з онкопатологією;
- при ВІЛ-інфекції, коли знижуються рівні CD4-лімфоцитів;
- при вживанні імуносупресивних препаратів після трансплантацій або у пацієнтів із ревматологічними хворобами (наприклад, преднізолон, метотрексат).
У таких умовах грибок легко долає природні бар’єри та проникає у глибші шари тканин.
4. Хронічний гастроезофагеальний рефлюкс (ГЕРХ)
Рефлюкс — це зворотне потрапляння кислого вмісту шлунка до стравоходу. Це призводить до хронічного пошкодження слизової оболонки, порушення її цілісності та місцевого захисту. На тлі ГЕРХ слизова стає вразливою до будь-якого агресивного агента, включно з Candida. У таких випадках кандидозний езофагіт розвивається навіть при нормальному імунітеті.
У клініці Doc Life гастроентеролог може запідозрити рефлюкс навіть за нехарактерними симптомами — частим кашлем, осиплістю голосу чи “кислим” відчуттям у горлі після сну.
5. Куріння та зловживання алкоголем
Тютюн та алкоголь пошкоджують слизову оболонку стравоходу, знижують її здатність до самовідновлення, а також негативно впливають на місцевий імунітет. Курці мають удвічі більший ризик розвитку інфекцій верхніх відділів шлунково-кишкового тракту. Особливо небезпечним є поєднання шкідливих звичок з уже існуючим гастритом або гастроезофагеальним рефлюксом.
6. Стрес, виснаження, дефіцит сну
Психоемоційне виснаження знижує активність імунної системи — це доведений фактор ризику багатьох інфекційних процесів. Хронічний стрес впливає на гіпоталамо-гіпофізарну систему, порушуючи нейро-ендокринний баланс, що може провокувати імунодефіцит легкого або середнього ступеня.

Схема лікування, що була призначена в клініці Doc Life
Після встановлення діагнозу пацієнтці була призначена стандартизована протигрибкова та антисекреторна терапія. Схема лікування включала:
- Флуконазол 150 мг — по 1 капсулі на 1, 5, 10 і 14 день для боротьби з грибковим збудником.
- Контролок 40 мг — інгібітор протонної помпи, що знижує кислотність і дає слизовій стравоходу загоїтись.
- Антибіотики широкого спектру дії — Фромілід 500 мг і Флемоксин-солютаб 1000 мг для ерадикації супутньої бактеріальної флори.
- Ентерол — пробіотик, який призначається одночасно з антибіотиками для збереження кишкової мікрофлори.
Ця комбінація дозволяє ефективно усунути інфекційний агент, нормалізувати кислотність у шлунку й відновити бар’єрну функцію слизової оболонки.
Рекомендації після лікування
Пацієнтці також було призначено:
- УЗД органів черевної порожнини для оцінки стану печінки, жовчного міхура та підшлункової.
- Повторну консультацію гастроентеролога через 2 тижні після завершення лікування.
- Дієту №1 за Певзнером, що виключає гостру, кислу, гарячу їжу — для зменшення подразнення стравоходу.
- Повторне ендоскопічне дослідження через 6 тижнів для оцінки ефективності лікування.
Коли потрібно звернутися до лікаря?
Не зволікайте з візитом до гастроентеролога в Doc Life в нас працює Латиш Наталія Олегівна — лікар Гастроентеролог, якщо у вас спостерігаються:
- Болі під час ковтання або відчуття печіння в грудях.
- Постійний гіркий або кислий присмак у роті.
- Скарги на нудоту, здуття, втрату апетиту.
- Підвищена стомлюваність без видимої причини.
Усі ці симптоми можуть бути проявами захворювань шлунково-кишкового тракту, які потребують точного діагностування та індивідуального лікування.
Переваги обстеження в клініці Doc Life
- Сучасне обладнання для ендоскопії та УЗД черевної порожнини.
- Можливість проведення ендоскопії під седацією.
- Комплексний підхід — від діагностики до повного супроводу лікування.
- Індивідуальні схеми терапії з урахуванням стану пацієнта.
Підсумок
Кандидозний езофагіт — це не просто дискомфорт при ковтанні, а серйозне порушення, що потребує уважного обстеження та комплексного лікування. Ігнорування симптомів може призвести до ускладнень — від хронічного запалення до утворення стриктур стравоходу або поширення інфекції на інші відділи травного тракту.
Завдяки сучасним діагностичним можливостям клініки Doc Life — таким як езофагогастродуоденоскопія під седацією — та досвіду фахівців, зокрема лікаря-ендоскопіста Олександра Миколайовича Задорожнього, пацієнтка отримала своєчасну допомогу та одужала без ускладнень.
Після встановлення діагнозу Латиш Наталія Олегівна — гастроентеролог клініки Doc Life з багаторічним досвідом — провела консультацію, оцінила стан пацієнтки в комплексі та призначила індивідуальну тактику лікування. Саме такий міждисциплінарний підхід дозволяє досягати найкращих результатів навіть у складних клінічних випадках.